ОПАСНОЕ ВОСПАЛЕНИЕ
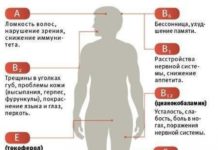
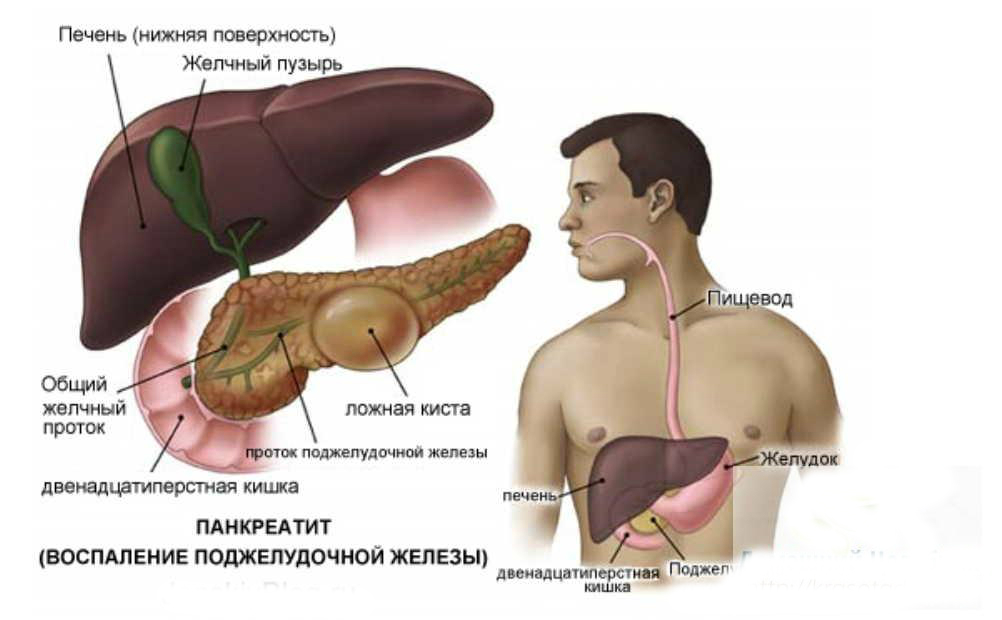
Поджелудочная железа выполняет важные функции в нашем организме. Во-первых, в ней образуются ферменты от которых зависит, насколько хорошо будет перевариваться пища в тонком кишечнике.
Во-вторых, в ней вырабатывается пищеварительный сок, необходимый для нормального усвоения питательных веществ.
В-третьих, в ней вырабатывается очень важный гормон — инсулин, регулирующий обмен углеводов в организме.
Панкреатит может развиться как осложнение при эпидемическом паротите, ветряной оспе, вирусном гепатите, сепсисе, гнойно-воспалительных процессах, дизентерии, хроническом тонзиллите, заболеваниях печени, желудка, кишечника, при аллергии.
Одна из причин — грубые нарушения режима и качества питания, злоупотребление жирными, острыми, жареными блюдами, пряностями, концентрированными бульонами, незрелыми ягодами и фруктами, алкоголем.
Есть две формы панкреатита: острая и хроническая.
Если острую форму не лечить или провоцировать ее повторение, она может перейти в хроническую.
Хронический панкреатит развивается по тем же причинам, что и острый, но опасность его в том, что со временем может привести к нарушению образования инсулина и, как следствие, — к развитию сахарного диабета.
НАЧАЛО: РЕЗКАЯ БОЛЬ В ЖИВОТЕ
Ваш организм очень точно «просигнализирует» о проблеме. Начинается панкреатит остро и внезапно: с сильной боли в верхней половине живота, над пупком и в левом подреберье.
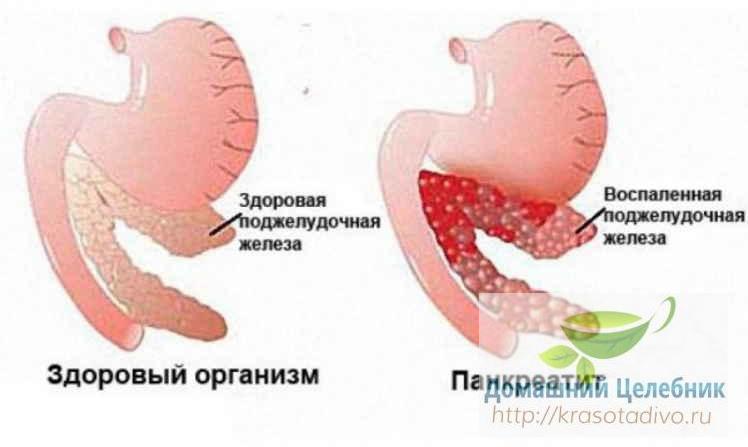
Иногда человек жалуется, что боль словно опоясывает, «разливается» по всему животу, отдает в поясницу, левую половину груди, левую руку и ногу. Одновременно может появиться вздутие живота, тошнота и рвота.
Рвота может повторяться, быть мучительной и не приносить облегчения. Стул в основном жидкий, реже бывает задержка стула. Больной выглядит бледным, осунувшимся, под глазами — темные круги.
Он становится беспокойным и раздражительным, нарушается сон. Температура тела нормальная или умеренно повышенная.
ДИАГНОСТИКА
При таких симптомах нужно срочно вызвать врача, иногда может понадобиться госпитализация. В больнице необходимо будет сдать анализ крови и мочи.
Диагноз «панкреатит» поставят, если в мочи и крови будет обнаружено повышенное содержание ферментов поджелудочной железы.
Также необходимо будет сдать анализ кала (сделать копрограмму), который позволит определить, достаточно ли полно переваривается и всасывается съеденная пища. Ультразвуковая диагностика подтвердит повреждение поджелудочной железы и поможет уточнить диагноз.
ПОМОЩЬ НА ДОМУ
Если нет возможности лечь в больницу, воспользуйтесь такими советами.
Ложитесь в постель и обеспечьте «пищевой покой» — полное голодание в течение 1—2 дней. При этом пейте понемногу теплую кипяченую водичку, а лучше щелочную минеральную негазированную воду (Лужанскую, Миргородскую).
Постепенно, со 2—3-го дня, вводите щадящее питание: протертые каши (гречневую, рисовую) на воде или молоке, наполовину разведенном водой, овощное (из моркови, тыквы, реже — из картофеля) пюре, сухарики с несладким чаем.

С 4-го дня начинайте добавлять по чуть-чуть сливочное масло, несвежий белый хлеб, протертый творог и молоко. На 7—8-й день можно добавить мясо и рыбу нежирных сортов в виде паровых фрикаделек.
На такой разгрузочной диете следует побыть вторую неделю. На третьей неделе введите в меню фруктовые кисели, соки, разведенные наполовину водой, печеные яблоки. Позже можно включить зрелые свежие фрукты сладких сортов.
ДИЕТА ПРЕЖДЕ ВСЕГО
Через 1—1,5 месяца больному можно перейти на диету № 5п (панкреатическую). Она полноценна по калорийности, содержит повышенное количество белка при умеренном ограничении (на 10—20%) жиров и углеводов.
Главное предназначение этой диеты — обеспечить физиологический покой больному органу и дать возможность восстановиться.
Ешьте небольшими порциями 5—6 раз в сутки, это способствует нормальному ритму работы пищеварительных желез, помогает поджелудочной железе работать в щадящем режиме.

Обогащение диеты белком окажет противовоспалительное действие, повысит защитные силы организма, стимулирует восстановительные процессы в поджелудочной железе.